Vérben a gyógyszer
A vérplazma-terápia jelenleg a leggyorsabban előállítható célzott kezelés a Covid–19-megbetegedésekre. Gyorsan is engedélyezték, hiszen az alapelve nem új ötlet, hasonló célú vérátömlesztéssel már száz évvel ezelőtt is próbálkoztak, a közelmúltban pedig sikerrel alkalmazták az ebola-, a SARS- és a MERS-járványok idején is. Így a SARS-CoV-2 ellen is kísérleteznek vele már több országban. Lényege, hogy a betegségből felgyógyultak ellenanyagot termelnek a szervezetükben, ezt pedig a vérplazmával át lehet adni azoknak, akik nem tudnak megküzdeni a betegséggel.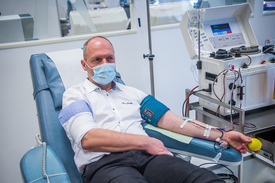
Magyarországon először a Dél-pesti Centrumkórházban adtak ilyen kezelést koronavírusos betegeknek, emellett széles körű kutatás és terápia kezdődött, több minisztérium, egyetem és kutatóhely együttműködésével: többek között a Honvédelmi Minisztérium, az Innovációs és Technológiai Minisztérium, a Testnevelési Egyetem, a Semmelweis Egyetem, a Pécsi Tudományegyetem, az Országos Vérellátó Szolgálat, a Fejér Megyei Szent György Egyetemi Oktató Kórház és az OrthoSera Kft., illetve annak partnereként a Kedplasma Magyarország Kft. Azóta a Fejér megyei kórházban, továbbá a Semmelweis Egyetem klinikáin is kaptak a súlyosan fertőzöttek vérplazma-terápiát.
A betegségből kigyógyultak közül azonban csak minden tizedik alkalmas donornak, és egy donortól levett plazmával csak egy beteget tudnak kezelni, tehát a terápia általános alkalmazása elég korlátozott. Ezért is várnak minél több jelentkezőt, aki már átesett a betegségen.
– Nem ez a végső megoldás, ez csak átmeneti – szögezi le dr. Lacza Zsombor, a Testnevelési Egyetem tudományos rektorhelyettese, az OrthoSera Kft. kutatásvezetője. – Logikusnak tűnne, hogy aki nagyon beteg volt, annak a szervezete sok ellenanyagot termel, aki pedig gyenge tüneteket mutatott, azé kevesebbet, de nem így van a Covid–19 esetében. Van jó plazmánk olyan gyógyulttól, akinek alig volt tünete, és nincs feltétlen elég ellenanyag attól, aki nagyon beteg volt. Nincsenek törvényszerűségek. Ezért is van az, hogy aki már átesett a fertőzésen, sajnos újra megfertőződhet.
305 önkéntes jelentkező közül immár 91-től vettek mintát, és köztük csak 14 olyan gyógyultat találtak, akinek elég ellenanyag volt a vérében. Hét beteg kapott belőle, hét adag még beadásra vár. Lacza Zsombor ortopédorvosként 15 éve kezdett vérplazma-terápiával foglalkozni, mivel jó eredményekkel alkalmazható ízületi gyulladások, kopások kezelésére. Az OrthoSerát egyetemből kiváló vállalkozásként alapították, de startupként Ausztriában találtak lehetőséget 2012-ben. Kinti és hazai egyetemekkel egyaránt együttműködnek, illetve van magyarországi gyártóüzemük.
A plazma két módon is segít a súlyos betegeken: nemcsak ellenanyagot tartalmaz, hanem olyan gyulladáscsökkentő hatással is bír, ami segít az úgynevezett citokinvihar, egy túlzott immunreakció legyőzésében, ez ugyanis a súlyos tüneteket mutató fertőzöttek esetében olyan erősen fellép, hogy bele is halhatnak. Ha csak ezt a gyulladáscsökkentő fehérjét és az ellenanyagot választanák ki a plazmából, hatásos szérumot nyernének, de ez már a gyógyszerfejlesztés területe, és hosszas engedélyezést igényel. Így azonban van egy korlátja a beadható plazma mennyiségének: a beteg saját plazmájának mértéke, legfeljebb 600 ml alkalmanként, ezért is lassabb a gyógyulás, és ezért sem lehet általános megoldás ez a gyógymód. Ugyanis csak a kivonat mennyiségét lehet majd növelni, ha a kutatások odáig jutnak. A mesterséges előállítás pedig még hosszabb folyamat, de már vannak kutatások állatokban kinevelt antitestekkel.
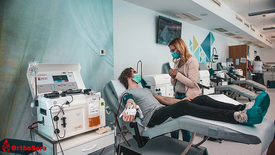
A kezelések mellett a vizsgálatok célja annak kiderítése is, milyen állapotú betegnél lehet a legnagyobb eredményt elérni a terápiával, a betegség mely pontján lehet a leghatékonyabban alkalmazni, illetve a Pécsi Egyetem virológusaival – köztük Jakab Ferenc professzorral – együtt azt is kutatják, miként lehetne legkönnyebben kiválasztani a legalkalmasabb donorokat.
– Természetesen nem ellenanyagszűrő állomás szeretnénk lenni, bizonyos mértékig előre kiválogatjuk, kit tesztelünk ellenanyagra. Tehát arra kérünk mindenkit, ne tartsa fel a rendszert, csak nyomós indokkal jelentkezzen, azzal ne, hogy egy hónapja náthásabb volt a szokásosnál, és szerinte a koronavírus volt az. Persze, senkit nem zárunk ki, csak felállítunk egy prioritási sorrendet – figyelmeztet Lacza Zsombor.
Az ellenanyagtesztekről ismeretes, hogy egyelőre nem annyira hatékonyak. Ezért a kutatók saját rendszert állítottak fel, először egy nagyobb szórású tesztet használnak, ami lehet ugyan, hogy fals pozitív eredményt ad, de várhatóan az összes pozitívat kimutatja, nem ad tehát fals negatív eredményt. Pozitivitás esetén pedig egy érzékenyebb eljárást alkalmaznak, hogy kiderüljön, van-e elég ellenanyag.
Maga a terápia sikeres, mindegyik beteg jól tolerálja, szövődmény nélkül, lassú javulással. Az érintett betegek mind súlyos állapotban voltak a kezelés kezdetekor, többféle alapbetegségtől is szenvedve. A kutatók azonban nemcsak az önkéntes donorokat, de más kórházak jelentkezését is várják, hiszen van tartalék készletük, ami folyamatosan bővül, szívesen adnak máshova is belőle.
– A mi feladatunk a vérplazma levétele – mondja dr. Virág József onkológus, klinikai farmakológus, a Kedplasma Magyarország egyik budapesti központjának intézetvezető főorvosa. – Felmérjük, hogy a donornak vannak-e alapbetegségei, mert nem származhat egészségkárosodása az adományozásból, ahogy a plazma sem okozhat problémát a kezelésben, és nem lehetnek benne bizonyos gyógyszerek vagy azok származékai. Így olyanok nem adományozhatnak plazmát, akik például szteroidot vagy antihisztamint szednek. A testsúly és az egészségi állapot alapján születik döntés arról, hogy a 18–60 év közötti donortól mennyi plazmát vehetünk le.
A Kedplasma Magyarország a Human BioPlazma Kft. plazmagyűjtéssel foglalkozó alvállalata, amely 2008-ban lett az olasz tulajdonú Kedrion vállalatcsoport tagja. A magyar cég gyökerei egészen 1922-ig nyúlnak vissza, a magyarországi Phylaxia Vakcinagyártó Vállalatig. 2005-ben nyílt meg az első plazmagyűjtő állomás Magyarországon, komoly minőségbiztosítási paraméterekkel, jelenleg hét központjuk van országszerte; a levett plazmából a vállalat gyártási üzletága gyógyszeralapanyagot állít elő. A plazmából készült gyógyszerek egy része ugyanis szerzett vagy veleszületett immunhiánnyal küzdők számára készül, másik része pedig a véralvadási problémákkal élők számára, a véralvadási faktorok kinyerésével.
A plazmaadás önkéntes, a folyamat a donornak egy órájába kerül, de a plazmakészítménnyel gyógyuló beteg számára az életet jelenti. Az eljárás a véradás speciális fajtája, plazmaferezisnek nevezik: a vért az erre a célra kifejlesztett gép plazmára és sejtes elemekre szeparálja, a donor csak a plazmát adja, a sejtes elemeket visszakapja. Minden negyedik nap lehet plazmát adni, de a jelentkezőket szigorúan ellenőrzik – a saját érdekükben –, például azt figyelve, van-e elég fehérje a vérükben, visszatermelődik-e az egészséges mennyiség. Bármekkora is a plazma iránti igény a világban, a donor egészsége a legfontosabb.
– Plazmaadás előtt részletes állapotfelmérést végzünk, de a koronavírusban érintettek esetében ez az elv még inkább érvényesül – így Virág József. – Elsősorban azokat várjuk, akik igazoltan gyógyultak, bármilyen súlyos volt is betegségük lefolyása, valamint öt-hat hete már nem észlelik magukon a tüneteket.
Gyógyult koronavírus-betegek az info@orthosera.com e-mail-címen vagy a 06 70 363 8768-as telefonszámon jelentkezhetnek donornak, szállításukról gondoskodnak. Vérplazmát a Semmelweis Egyetemen és a székesfehérvári Szent György kórházban lehet beadni.
